Bloed
Onderdelen van het bloed: plasma en bloedcellen
De vijf tot zes liter bloed die door je lichaam stroomt, bestaat uit heel veel verschillende stoffen. De rode bloedcellen zijn waarschijnlijk de bekendste, die geven het bloed ook zijn rode kleur. Maar ons bloed bestaat uit nog meer onderdelen. De twee hoofdcomponenten van bloed zijn het bloedplasma en de bloedcellen.
Plasma
Het plasma (serum) vormt ongeveer 55 procent van het bloed en bestaat voornamelijk uit water. In dit water bevinden zich onder andere mineralen, koolhydraten, vitaminen, vetten, hormonen en meer dan honderd verschillende eiwitten.
Al deze eiwitten hebben verschillende functies. Zo heb je albumine dat een wateraanzuigende functie heeft. Daardoor blijft het water in de bloedvaten en lekt het niet weg naar de weefsels. Daarnaast bevat het plasma verschillende eiwitten die samen met de bloedplaatjes een belangrijke rol vervullen binnen het bloedstollingproces.
In het water van het bloedplasma bevinden zich ook antistoffen. Deze eiwitten beschermen het lichaam tegen infectieziekten door zich te hechten aan binnengedrongen virussen en bacteriën.
Bloedcellen: witte, rode en plaatjes
Ongeveer 45 procent van het bloed bestaat uit bloedcellen. Deze bloedcellen worden aangemaakt in het beenmerg. Ons bloed kent drie soorten: de rode bloedcellen, witte bloedcellen en bloedplaatjes.
Rode bloedcellen
De belangrijkste functie van rode bloedcellen, erytrocyten, is het opnemen van zuurstof in de longen en deze vervolgens te vervoeren naar de organen. De cellen bevatten hemoglobine. Deze stof geeft het bloed zijn rode kleur en bindt met de zuurstof.
In de organen wordt de zuurstof afgegeven in ruil voor koolstofdioxide, een afvalproduct van de cellen in de weefsels en organen. De rode bloedcellen vervoeren het koolstofdioxide terug naar de longen. Met het uitademen verlaat dit afval het lichaam weer.
Witte bloedcellen
Leukocyten of witte bloedcellen is een verzamelnaam voor diverse cellen. De cellen zijn groter dan rode bloedcellen, maar je hebt er veel minder van. Gezamenlijk hebben de witte bloedcellen twee belangrijke functies.
Allereerst verdedigen ze het lichaam tegen infecties met lichaamsvreemde stoffen en indringers zoals bacteriën, virussen, parasieten, schimmels en gisten. Bij een infectie zijn er ook meer witte bloedcellen in ons lichaam aanwezig.
De tweede functie is het opruimen van afgestorven stoffen in het lichaam.
Bloedplaatjes
De derde groep bloedcellen zijn de bloedplaatjes, of trombocyten. Deze plaatjes zijn de kleinste cellen in het bloed. Trombocyten zijn met name van belang voor de stolling van het bloed. Ze helpen bij de genezing van wonden door ervoor te zorgen dat het bloeden stopt en er een korst ontstaat.
Bloedcellen hebben een beperkte levensduur. Rode bloedcellen leven 120 dagen, witte bloedcellen twee en bloedplaatjes tien dagen. Het lichaam breekt de cellen zelf af en vervangt ze door nieuwe.
Maak een woordspin:
Bloedstolling

Lees de volgende tekst over bloedstolling.
Hoe werkt de stolling?
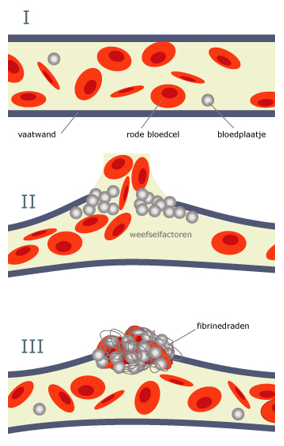
Als een bloedvat beschadigd raakt, wordt er een aantal processen in gang gezet. Dat gebeurt om ervoor te zorgen dat de persoon niet te veel bloed verliest en om te voorkomen dat er geen bacteriën en andere ziekteverwekkers in het lichaam komen.
Er wordt een soort visnet over het gat gespannen. Dit visnet is gemaakt van fibrinedraden. Voor het maken van fibrine is vitamine K nodig (zie het schema op p. 291 van het boek). In het visnet worden rode bloedcellen en bloedplaatjes gevangen. Samen vormen zij het korstje.
Bij sommige mensen is de bloedstolling verstoord. Bij hen ontstaat er een bloedprop (trombus) in een bloedvat. Daardoor kunnen zij een hartinfarct, TIA, herseninfarct, embolie of trombosebeen krijgen. Met medicijnen proberen we dan de bloedstolling te remmen. Deze antitrombotica (‘bloedverdunners’) kunnen op verschillende plekken van de bloedstolling ingrijpen.
Antistollingsmedicijnen (antitrombotica)
Antistollingsmedicijnen zijn medicijnen die de stolling van het bloed verminderen of vertragen. Ze worden ook wel bloedverdunners genoemd, maar dat is eigenlijk niet de juiste naam. Het bloed wordt niet dunner, het stolt alleen minder snel.
Antistollingsmedicijnen zorgen ervoor dat het bloed minder snel stolt. Bij een wondje aan de vinger wordt er heel snel een korstje gevormd. Aan de binnenkant van de vaten gebeurt iets soortgelijks. Bij een beschadiging van een bloedvat probeert het lichaam de bloeding zo snel mogelijk te stoppen. Het risico is dat een stolsel dat zo ontstaan is, kan losschieten en ergens anders een vat afsluit. Zo kan er een hart- of herseninfarct ontstaan.
Stolsels in het lichaam kunnen ook ontstaan bij wervelingen in het bloed, bijvoorbeeld bij boezemfibrilleren of na het plaatsen van een nieuwe kunstklep.
Wanneer antistollingsmedicijnen?
Artsen schrijven antistollingsmedicijnen voor bij ongewenste stolsels of een risico hierop:
- Bij (instabiele) angina pectoris;
- Na een hartinfarct;
- Na een TIA of een herseninfarct;
- Bij boezemfibrilleren;
- Bij trombose(been) of etalagebenen;
- Bij longembolie;
- Na het plaatsen van een kunstklep;
- Bij bedlegerige mensen.
Antistollingsmiddelen herstellen de balans: het bloed mag niet te veel stollen en ook niet te weinig, want dan kunnen ongewenste bloedingen ontstaan.
Soorten antistollingsmedicijnen
Er zijn verschillende soorten antistollingsmiddelen. Zo zijn er antistollingsmiddelen die voornamelijk per infuus of injectie worden toegediend. Dat zijn heparine en medicijnen die een stolsel oplossen (trombolytica). Deze laatste groep wordt gebruikt bij behandeling van een beroerte (trombolyse).
Trombocytenaggregatieremmers
Trombocytenaggregatieremmers voorkomen dat bloedplaatjes (trombocyten) aan elkaar klonteren en een stolsel vormen. Deze groep medicijnen is het minst krachtig in het remmen van de stolling. De antistollingsmiddelen die hieronder genoemd staan (VKA en DOAC) hebben een sterkere werking.
Trombocytenaggregatieremmers hebben niet veel bijwerkingen en zijn gemakkelijk in gebruik. De meest voorkomende bijwerkingen zijn:
- Er ontstaan sneller bloeduitstortingen en blauwe plekken;
- Een wondje stopt minder snel met bloeden;
- Grotere kans op maag- of darmbloedingen.
Vitamine K-antagonisten (VKA’s) of cumarines
Vitamine K is nodig voor de aanmaak van stollingsfactoren in het bloed. De vitamine K-antagonisten (VKA’s) werken vitamine K tegen. Zo zorgen ze er indirect voor dat het bloed minder snel stolt en verlagen ze de kans op trombose. De meest voorkomende bijwerkingen van VKA’s zijn:
- Sneller ontstaan van bloeduitstortingen en blauwe plekken;
- Wondje stopt minder snel met bloeden;
- Maag- of darmbloedingen.
In acute situaties, bijvoorbeeld een spoedoperatie, moet de arts de werking van VKA’s soms afremmen om bloedingen te voorkomen. Dat kan door het toedienen van vitamine K.
Controle INR-waarde
Een nadeel van VKA’s is dat hun werking kan schommelen door het veranderen van voeding, bij ziekte of door het gebruik van andere medicijnen. Daardoor is het effect op de stolling niet helemaal voorspelbaar. Het is belangrijk dat de zogenaamde INR-waarde wordt gecontroleerd. INR staat voor International Normalised Ratio, een getal dat de mate van bloedverdunning met een VKA aangeeft. Aan de hand van die waarde wordt de dosering steeds aangepast. Dat kan de trombosedienst doen of de patiënt zelf.
Er zijn twee soorten vitamine K-antagonisten: acenocoumarol en fenprocoumon. Ze verschillen onderling in hoe snel en hoe lang ze werken. Acenocoumarol werkt enkele dagen, fenprocoumon tot twee weken.
Directe Orale Anti Coagulantia
Directe Orale Anti Coagulantia (DOAC) werken anders dan VKA’s: zij hebben rechtstreeks invloed op een van de stollingseiwitten (trombine en stollingsfactor Xa). Artsen schrijven DOAC voor aan een beperkte groep patiënten. Zo kan DOAC worden voorgeschreven om:
- Trombose bij een knie- of heupoperatie te voorkomen;
- Een beroerte te voorkomen bij mensen met boezemfibrilleren;
- Een trombosebeen en longembolie te behandelen en om herhaling te voorkomen;
- Afsluiting van een bloedvat te voorkomen bij een dreigend hartinfarct (alleen rivaroxaban).
Werkzame stoffen in DOAC:
- Dabigatran;
- Rivaroxaban;
- Apixaban;
- Edoxaban.

Lees hoofdstuk 19 over bloedstolling uit Farmacotherapie voor de apothekersassistent.
Vul de tabel in:
Beantwoord de vragen:
Voer de opdracht uit:
Vul de woorden in:
Beantwoord de vragen:
Anemie (bloedarmoede)

Lees de onderstaande tekst over bloedarmoede.
Wat is bloedarmoede?
Bloedarmoede betekent dat er te weinig rode bloedcellen in het bloed zitten of dat de rode bloedcellen niet goed werken. Daardoor kan het bloed minder zuurstof vervoeren en kun je verschillende klachten krijgen.
In de rode bloedcel zit hemoglobine (Hb). Hemoglobine is nodig om zuurstof te vervoeren vanuit de longen naar alle delen van het lichaam.
Verschijnselen
Door bloedarmoede kun je last hebben van de volgende symptomen:
- Een moe en zwak gevoel;
- Snel kortademig worden bij inspanning;
- Duizeligheid;
- Het gevoel flauw te vallen;
- Hartkloppingen;
- Zweten;
- Hoofdpijn;
- Oorsuizen;
- Bleekheid (bij ernstige bloedarmoede).
Hoe ontstaat bloedarmoede?
Bloedarmoede kan ontstaan door:
- Een tekort aan ijzer (dit is de meest voorkomende oorzaak);
- Een tekort aan vitamine B12;
- Een tekort aan foliumzuur;
- Een chronische ziekte, infectie of ontsteking;
- Een erfelijke afwijking.
Door bloedonderzoek kan de huisarts de oorzaak van bloedarmoede vinden.
Bloedarmoede door een tekort aan ijzer
IJzer is de belangrijkste bouwsteen van hemoglobine. Een ijzertekort kan bijvoorbeeld in de volgende situaties ontstaan:
- Je verliest bloed;
- Het lichaam heeft meer ijzer nodig (bijvoorbeeld kinderen of zwangeren).
Bloedarmoede door een tekort aan vitamine B12
Meestal komt dit door een ziekte van de maag of darmen (zoals de ziekte van Crohn). De vitamine B12 kan dan niet voldoende door het lichaam worden opgenomen.
Een andere oorzaak kan zijn dat er te weinig vitamine B12 in de voeding zit. De meeste mensen krijgen voldoende vitamine B12 binnen via hun voeding. Wie maandenlang geen of te weinig dierlijke producten eet (vlees, vis, melk, kaas, eieren) en weinig goede vervangende voeding neemt, kan echter een tekort aan vitamine B12 krijgen.
Bloedarmoede door een tekort aan foliumzuur
Dit komt vooral voor bij mensen die te weinig voeding eten waar foliumzuur inzit. Foliumzuur zit vooral in lever, asperges, spinazie, volkorenproducten en peulvruchten.
Alcoholisten hebben ook risico op een tekort aan foliumzuur, met name als ze ongezond eten.
Adviezen bij bloedarmoede
Wanneer je gezond en afwisselend eet, krijg je genoeg bouwstoffen binnen om rode bloedcellen aan te maken.
Behandeling van bloedarmoede
Als de bloedarmoede wordt veroorzaakt door een tekort aan ijzer, foliumzuur of vitamine B12 dan krijg je daar vervangende tabletten voor:
- Aanvullen ijzer: ferrofumaraat of ferrogradumet (mga);
Bijwerking: zwarte ontlasting/verstopping.
Innametijdstip maakt uit voor de werking: - Aanvullen vitamines;
- B11: foliumzuur;
- B12: injectie vitamine B12;
- Aanvullen erytropoëtine;
- Injecties Aranesp (darbepoëtine alfa) of Eprex (epoëtine alfa).
Vul de woorden in:
