De alvleesklier en diabetes mellitus
De alvleesklier
De anatomie van de alvleesklier
De alvleesklier of pancreas is wigvormig. Hij kan in drie delen verdeeld worden; kop, lichaam en staart. In de alvleesklier worden pancreassappen geproduceerd.
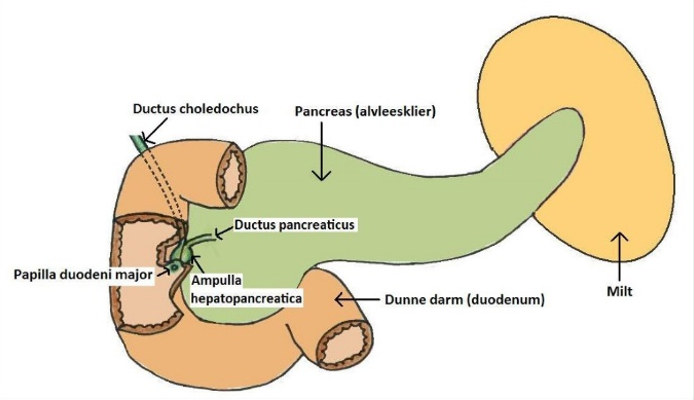 De pancreas (alvleesklier)
De pancreas (alvleesklier)
Functies van de alvleesklier
De alvleesklier heeft verschillende functies, die je kunt opdelen in exocriene en endocriene functies.
Exocriene functie
De exocriene functie speelt een belangrijke rol bij de vertering van het voedsel. De alvleesklier produceert spijsverteringsenzymen en voert die af naar het spijsverteringsstelsel. De enzymen amylase en lipase zijn erg belangrijk voor de spijsvertering. Amylase zorgt voor de splitsing van koolhydraten en splitst zetmeel en glycogeen. Lipase heeft als functie het splitsen van vet.
Endocriene functie
De endocriene functie speelt een belangrijke rol bij het regelen van de bloedsuikerspiegel. De alvleesklier scheidt stoffen uit die voor het orgaan zelf bestemd zijn, aan het bloed en aan weefselvloeistof. De alvleesklier produceert daarvoor een aantal hormonen. Dat gebeurt in cellen die gerangschikt liggen in kleine eilandjes, de eilandjes van Langerhans. De hormonen die in de eilandjes van Langerhans worden geproduceerd, worden direct aan het bloed afgegeven.
Twee belangrijke hormonen die de alvleesklier produceert, zijn insuline en glucagon. Insuline en glucagon hebben een belangrijke functie bij de regulatie van de bloedsuikerspiegel (het glucosegehalte van het bloed). Insuline verlaagt de bloedsuikerspiegel en glucagon verhoogt de bloedsuikerspiegel.
Onder invloed van insuline wordt glucose uit het bloed heel snel in de lichaamscellen opgenomen. Vooral in de spiercellen en in de vetcellen. Ook zorgt insuline ervoor dat een teveel aan glucose in de lever wordt omgezet in een voorraadsuiker die glycogeen genoemd wordt. Wanneer het lichaam glucose nodig heeft, wordt glycogeen weer omgezet in glucose.
Aandoeningen van de alvleesklier
Er kunnen een aantal aandoeningen voorkomen aan de alvleesklier, bijvoorbeeld:
- Pancreatitis (een ontsteking van de alvleesklier);
- Diabetes mellitus (suikerziekte).
De glucosestofwisseling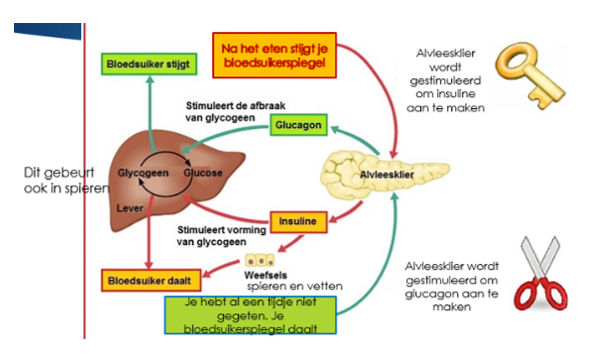
Beoordeel de stellingen:
Diabetes mellitus
 Bekijk het filmpje Wat is diabetes (2:11 min.) op het YouTube-kanaal van DiabetesNieuws:
Bekijk het filmpje Wat is diabetes (2:11 min.) op het YouTube-kanaal van DiabetesNieuws:
Vul de woorden in:
Klachten en behandeling bij diabetes mellitus
Vul de tabel in:
Wat moet je doen bij een hypo?
Een hypo gaat over als je snel iets zoets eet of drinkt (geen lightproducten), bijvoorbeeld zes tot acht tabletten druivensuiker (Dextro Energy). Zorg er dus voor dat je altijd druivensuiker of een suikerdrankje bij je hebt. Duurt het nog een uur tot je volgende maaltijd? Eet dan alvast een boterham, wat biscuitjes of fruit. In ernstige gevallen kun je flauwvallen bij een hypo. Dan moet iemand 112 bellen.
Ook kan de patiënt het geneesmiddel glucagon (Glucagen) spuiten. Dit verhoogt de bloedsuikerspiegel.
Wat moet je doen bij een hyper?
Het lichaam wil zelf het teveel aan suiker in het bloed kwijtraken, door veel plassen. Veel blijven drinken (maar niets zoets!) helpt daarbij. Ook beweging is goed, dan verbranden de spieren bloedsuiker. Als je insuline gebruikt, dan moet je meestal extra insuline bijspuiten.
Als de hyper steeds erger wordt, kun je flauwvallen of zelfs in coma raken. Bij een heel ernstige hyper heb je een diepe ademhaling, en je adem kan dan naar aceton ruiken.
Behandeling van diabetes
Behandeling van diabetes type 1
Bij diabetes type 1 wordt (bijna) geen insuline meer aangemaakt door de alvleesklier (pancreas). De behandeling is daarom gericht op het vervangen van insuline (substitutietherapie).
Een nieuwe ontwikkeling is de kunstalvleesklier.

Bekijk nu het filmpje Kunstmatige alvleesklier voor diabetespatiënt (1:20 min.) op het YouTubekanaal van Rabobank:
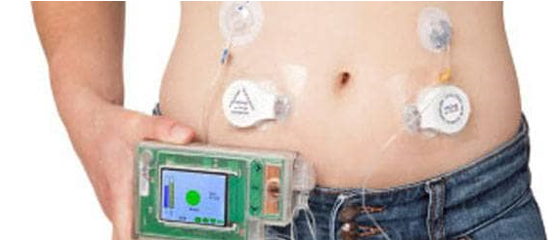 Zo ziet de kunstalvleesklier eruit.
Zo ziet de kunstalvleesklier eruit.
Beantwoord de vraag:
Behandeling van diabetes type 1 met insuline
Bij diabetes type 1 moet je een paar keer per dag insuline injecteren. Ook moet je een paar keer per dag het bloedsuikergehalte meten, om te weten hoeveel insuline er op dat moment nodig is. Meestal moet de patiënt bij elke maaltijd en voor de nacht insuline spuiten.
Insuline injecteren doe je met een insulinepen. Een insulinepen lijkt op een dikke vulpen met een insulinevulling en een haarfijn naaldje.
Er zijn ook insulinepompjes, die via een naaldje in je buik constant een beetje insuline afgeven. Rond een maaltijd kun je extra doseringen geven. De insulinepomp is een klein apparaatje dat in je zak past, vaak met een mini-afstandsbediening.
Soorten insuline
Er komen steeds meer soorten insuline, zodat de behandeling van diabetes zo veel mogelijk op maat kan gebeuren. De verschillende soorten insuline verlagen allemaal de bloedsuikerspiegel, maar in een verschillend tempo:
- Zeer kortwerkende insuline (kortwerkende insulineanaloga) die direct vóór de maaltijd of soms meteen erna wordt gebruikt (aspart, glulisine en lispro). Deze insuline werkt vier tot vijf uur;
- Kortwerkende insuline (gewone, zogenoemde ‘regular’ insuline) die een halfuur tot een kwartier vóór de maaltijd wordt gebruikt (actrapid, humuline, insuman rapid). Deze insuline werkt zes tot acht uur;
- Middellang werkende insuline (wordt matig langzaam opgenomen) die bijvoorbeeld ’s avonds wordt gebruikt (NPH-insuline). Deze insuline bereikt het maximale effect pas na 4 tot 8 uur en werkt daarna nog een paar uur door;
- Langwerkende insuline (zeer langzaam opgenomen insuline) die heel geleidelijk werkt gedurende ongeveer een dag (insuline glargine en detemir);
- Mixinsulines zijn combinaties van de andere insulinesoorten. Ze worden meestal twee keer per dag gebruikt, vóór het ontbijt en vóór de avondmaaltijd (bijvoorbeeld humuline NPH, lispro/lispro protamine, aspart/aspart protamine).
In de bijsluiter van insuline staat om welke insulinesoort het gaat.
Insuline
Is een eiwit. Kortwerkend: minimaal 15 minuten voor elke maaltijd (= 3dd). Middellangwerkend: 1 dd overdag. Langwerkend: 1 dd voor de nacht. Let op: altijd voorzichtig zwenken. |
Beantwoord de vraag:
Vul de tabel in:
Behandeling van diabetes type 2
Medicijnen bij diabetes type 2
Medicijnen voor diabetes zijn bijvoorbeeld tabletten. Die worden voorgeschreven aan mensen met diabetes type 2. Er zijn verschillende soorten, die elk op een andere manier het bloedsuikergehalte verlagen. We zetten de verschillende soorten medicijnen hieronder op een rij.
Als je diabetes type 2 hebt, krijg je vaak medicatie om je bloedsuiker te verlagen, bijvoorbeeld medicijnen die het lichaam weer beter laten reageren op insuline. Er zijn ook medicijnen die ervoor zorgen dat de lever minder suiker (glucose) aanmaakt. Sinds een paar jaar zijn er ook middelen die via de darmen invloed hebben op het bloedsuikergehalte.
Metformine
Het medicijn metformine zorgt ervoor dat de lever minder bloedsuiker aanmaakt. Daarnaast verhoogt metformine de insulinegevoeligheid van de spieren. Daardoor kan je lichaam beter suiker opnemen en zal de bloedsuikerspiegel dalen.
Bij gezonde mensen zorgt insuline ervoor dat suiker (glucose) uit het bloed wordt opgenomen in de cellen. Bij mensen met diabetes type 2 reageert het lichaam niet meer goed op de insuline en blijft de suiker in het bloed. Daardoor krijgen ze een te hoge bloedsuikerspiegel. Dat kan schadelijk zijn voor de ogen, het hart en de nieren. Wanneer er wordt gestart met de inname van metformine, verdwijnen de diabetesverschijnselen, zoals dorst, vaak moeten plassen en een droge mond, meestal binnen een paar dagen.
Het voordeel van metformine is dat het de hele dag werkt, dus niet alleen wanneer je net gegeten hebt.
Bijwerkingen van metformine
Bij gebruik kunnen mensen last krijgen van misselijkheid, braken, diarree, buikpijn en verlies van eetlust. Als je erg misselijk wordt van metformine, kan het helpen om het medicijn in te nemen bij de maaltijd. De maagdarmstoornissen zijn van voorbijgaande aard. Een andere bijwerking is smaakverandering. De patiënt krijgt dan last van een metaalsmaak in de mond.
Relatie met vitamine B12-tekort
Er lijkt een relatie te bestaan tussen langdurig gebruik van metformine en vitamine B12-tekort. Omdat de symptomen van dit tekort erg lijken op de bijwerkingen van het medicijn metformine (gebrek aan eetlust, bleek zien, slap en moe gevoel, diarree, gewichtsverlies), worden deze verschijnselen vaak ten onrechte toegeschreven aan de effecten van de metformine. Juist doordat de symptomen van een B12- tekort niet opvallen binnen het beeld van diabetes en de bijwerkingen van de metformine, is het van belang om te controleren op vitamine B12-tekort.
Voordelen van metformine
Metformine verhoogt niet de aanmaak van insuline. Daarom is er geen risico op hypo’s (te lage bloedsuiker). Ook neemt je gewicht niet toe door metformine. Integendeel, veel mensen vallen bij gebruik van metformine een beetje af. Metformine onderdrukt de eetlust en is daarom vaak de eerste keus bij mensen met overgewicht.
Metformine
Groep: biguaniden. Werking: vermindert de glucoseproductie uit glycogeen in de lever, stimuleert de glucoseopname in de cellen en stimuleert de glucoseafbraak in de lever. Resultaat: bloedglucose daalt. Dosering: start met 1dd 500mg, daarna opbouwen naar 3dd500-1000mg. Bijwerkingen: voorbijgaande maagdarmstoornissen, smaakstoornissen, tekort aan vitamine B12, lactaatacidose. Interacties: cumarines, bètablokkers. Contra-indicatie: alcoholisme. |
Sulfonylureumderivaten
Dit zijn bijvoorbeeld tolbutamide, gliclazide, glimepiride, en glibenclamide. Gliclazide is hierbij het eerstekeuzemiddel. Deze middelen zorgen ervoor dat de alvleesklier meer insuline afgeeft. Daardoor kan het lichaam meer glucose uit het bloed halen en daalt de bloedsuikerspiegel. Ook worden de cellen waarschijnlijk gevoeliger voor insuline. Nadeel is een risico op hypo’s (te lage bloedsuiker).
Gliclazide
Groep: sulfonylureumderivaten. Werking: stimuleert insulineafgifte door pancreas. Resultaat: bloedglucose daalt. Dosering: gewoon preparaat: 1 dd 30mg, max. 1 dd 120mg of tablet mga 1-3 dd 80mg. De 80mg retard en 30mg gewoon hebben dezelfde werking. Bijwerking: hypoglykemie. Interactie: bètablokkers. Contra-indicaties: |
Stappenplan bij diabetes type 2
De behandeling start altijd met metformine. Als dat onvoldoende werkt, wordt gliclazide toegevoegd. Als dat nog niet werkt, wordt NPH-insuline toegevoegd.
De andere groepen diabetesmedicatie worden alleen gebruikt als de middelen van het stappenplan echt niet werken.
Bij iedere diabetespatiënt is een cholesterolverlager nodig om de bloedvaten te verbeteren.
Beantwoord de vragen:
Maak de mindmap:
Voer de opdracht uit:
